Dilatación e hipertrofia cardíacas
-
Dilatación e hipertrofia cardíacas
La sobrecarga de la aurícula derecha (aguda o crónica) puede aumentar la amplitud de la onda P ( 2.5 mm). La sobrecarga de la aurícula izquierda normalmente se acompaña de onda P bifásica en V1, con un componente negativo ancho, o bien una onda P generalmente mellada y ancha ( 120 ms) en una o más derivaciones de los miembros. Este patrón también se observa en los retrasos de conducción de la aurícula izquierda cuando no existe una verdadera dilatación, por lo que se habla más bien de anomalía auricular izquierda.
La sobrecarga de la aurícula derecha (right atrial, RA) produce ondas P altas y picudas en las derivaciones de los miembros o en las precordiales. La anomalía auricular izquierda (left atrial, LA) produce ondas P anchas y, a menudo, con muescas en las derivaciones de los miembros, y a onda P bifásica en V1 con un componente negativo importante que indica despolarización tardía de la LA.
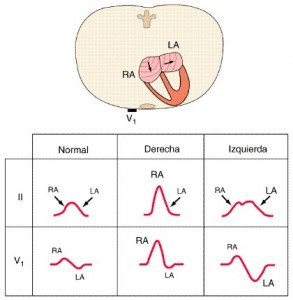
La hipertrofia ventricular derecha por sobrecarga de presión (p. ej., estenosis de la válvula pulmonar o hipertensión arterial pulmonar) se caracteriza por una onda R relativamente alta en V1 (R S), vinculada por regla general a una desviación del eje a la derecha (fig. 210-9); otra posibilidad es un patrón qR en V1 o V3R. La depresión del segmento ST y la inversión de la onda T en las derivaciones derechas o precordiales medias son también frecuentes. Este patrón de sobrecarga ventricular se atribuye a las anomalías de la repolarización del músculo hipertrofiado. La hipertrofia ventricular derecha secundaria a comunicación interauricular de tipo ostium secundum, que se acompaña de sobrecarga de volumen, suele acompañarse de un bloqueo completo o incompleto de rama derecha con desviación del eje QRS a la derecha.
La hipertrofia ventricular izquierda (left ventricular hypertrophy, LVH) aumenta la amplitud de las fuerzas eléctricas que se dirigen hacia el plano izquierdo y posterior. Además, las anomalías de la repolarización producen una depresión del segmento ST y una inversión de la onda T en las derivaciones con una onda R prominente (patrón por “sobrecarga”). La hipertrofia ventricular derecha (right ventricular hypertrophy, RVH) desplaza el vector QRS a la derecha, efecto que suele relacionarse con un complejo R, RS o qR en la derivación V1. Las derivaciones precordiales derechas muestran, a veces, una inversión de la onda T (patrón de “sobrecarga”).
El cor pulmonale agudo secundario a embolia pulmonar (cap. 244) puede acompañarse de un ECG normal o con diversas anomalías. La taquicardia sinusal es la arritmia más frecuente en estos casos, si bien pueden sobrevenir otras taquiarritmias como la fibrilación o el aleteo auriculares. El eje QRS a veces se desvía a la derecha, dando lugar al denominado patrón S1Q3T3 (prominencia de la onda S en la derivación I y de la onda Q en la III unida a una inversión de la onda T en la III). La dilatación aguda del ventrículo derecho también se acompaña de una mala propagación de la onda R y de inversión de la onda T en V1 a V4 (“sobrecarga” ventricular derecha), que simula un infarto agudo de la cara anterior. A veces se observa una anomalía de la conducción por el ventrículo derecho.
El cor pulmonale crónico secundario a enfermedad pulmonar obstructiva no suele producir los patrones ECG clásicos de la hipertrofia ventricular derecha expuestos anteriormente. En lugar de ondas R altas en las derivaciones precordiales derechas, la enfermedad pulmonar crónica suele producir ondas R pequeñas en las derivaciones precordiales derechas o intermedias (escasa propagación de la onda R), debido en parte al desplazamiento del diafragma y del corazón hacia abajo. Los complejos de bajo voltaje son frecuentes a causa de la hiperinsuflación pulmonar.
Se han propuesto diferentes criterios de voltaje para la hipertrofia ventricular(fig. 210-9), que se basan en la presencia de ondas R altas en las izquierda derivaciones precordiales izquierdas y ondas S profundas en las derechas [p. ej., SV1 + (RV5 o RV6) 35 mm; o (RV5 o RV6) 25 mm]. Asimismo, en las derivaciones con ondas R prominentes se observan alteraciones de la repolarización (depresión de ST e inversión de la onda T) (patrón de “sobrecarga” del ventrículo izquierdo). Sin embargo, los voltajes precordiales intensos pueden representar una variación normal, especialmente en los deportistas o personas con tórax delgado. La hipertrofia ventricular izquierda induce un aumento del voltaje en las derivaciones de los miembros (p. ej., RaVL 11 a 13 mm, RaVF 20 mm; R1 + SIII 25 mm), acompañado o no de una elevación del voltaje precordial. La presencia de una anomalía auricular izquierda aumenta la probabilidad de hipertrofia ventricular izquierda subyacente en los casos con criterios de voltaje en el límite. La hipertrofia ventricular izquierda suele avanzar hacia un bloqueo completo o incompleto de la rama izquierda. La sensibilidad de los criterios convencionales de voltaje en la hipertrofia ventricular izquierda disminuye en los sujetos obesos y en los fumadores. Los datos ECG de hipertrofia ventricular izquierda constituyen un marcador incruento de aumento en el riesgo de morbimortalidad cardíaca, incluida la muerte súbita. Sin embargo, debido a los resultados falsamente positivos o negativos del ECG, la utilidad de esta técnica para el diagnóstico de la dilatación auricular o ventricular es limitada y se requiere una información de carácter más definitivo, como la que aporta la ecocardiografía.
Bloqueos de rama
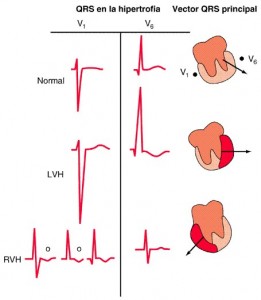
La alteración intrínseca de la conducción por la rama izquierda o derecha (anomalías de la conducción intraventricular) determina una prolongación del intervalo QRS. Cuando existe un bloqueo completo de rama, el intervalo QRS mide 120 ms; si el bloqueo es incompleto, varía entre 100 y 120 ms. El vector QRS suele orientarse en la dirección de la región miocárdica en la que se retrasa la despolarización (fig. 210-10). Por consiguiente, cuando se produce un bloqueo de rama derecha, el vector terminal QRS se orienta hacia delante y a la derecha (rSR’ en V1 y qRS en V6, en un caso típico). El bloqueo de rama izquierda altera tanto la fase precoz como la tardía de la despolarización ventricular. El vector QRS principal se dirige a la izquierda y hacia atrás. Además, en estos pacientes, se altera el patrón de activación del tabique precoz de izquierda a derecha, de forma que la despolarización del tabique se produce de derecha a izquierda. En consecuencia, el bloqueo de rama izquierda produce complejos anchos y predominantemente negativos (QS) en V1 y positivos (R) en V6. En casi todos los pacientes que portan un marcapasos electrónico en el ventrículo derecho se observa un patrón idéntico al del bloqueo de rama derecha, precedido de una espiga marcada, debido al retraso relativo de la activación del ventrículo izquierdo.
Comparación del patrón QRS-T característico del bloqueo de la rama derecha del haz de His (right bundle branch block, RBBB) y bloqueo de la rama izquierda del haz de His (left bundle branch block, LBBB) en comparación con un trazado normal en las derivaciones V1 y V6. Obsérvese la inversión secundaria de la onda T (flechas) en las derivaciones con complejo rSR’ con RBBB y en las derivaciones con una onda R ancha con bloqueo de la rama izquierda del haz de His.
Puede producirse un bloqueo de rama en diversas situaciones. En las personas sin afección cardíaca estructural resulta más frecuente el bloqueo de rama derecha que el de rama izquierda. El bloqueo de rama derecha aparece también en ciertas enfermedades cardíacas congénitas (p. ej., comunicación interauricular) y adquiridas (p. ej., vasculares, isquémicas). El bloqueo de rama izquierda es, a menudo, indicador de uno de cuatro procesos subyacentes: cardiopatía isquémica, hipertensión prolongada, valvulopatía aórtica grave o miocardiopatía. Los bloqueos de rama pueden ser crónicos o intermitentes, y a veces están relacionados con la frecuencia cardíaca: por ejemplo, a menudo aparecen cuando la frecuencia cardíaca supera cierto valor crítico.
Los bloqueos de rama y las alteraciones de la despolarización secundarias a marcapasos artificiales no sólo afectan a la despolarización ventricular (QRS), sino que también se relacionan, de forma característica, con alteraciones secundarias de la repolarización (ST-T). En el bloqueo de rama, la polaridad de la onda T es normalmente opuesta a la última desviación del QRS (fig. 210-10). Esta discordancia de los vectores de la onda QRS-T está producida por la alteración de la secuencia de repolarización, secundaria a la modificación de la despolarización. Por el contrario, las anomalías primarias de larepolarización son independientes de las variaciones del QRS y están relacionadas con las alteraciones reales de las propiedades eléctricas de las propias fibras miocárdicas (p. ej., el potencial de membrana de reposo o la duración del potencial de acción), no sólo con los cambios en la secuencia de repolarización. La isquemia, el desequilibrio electrolítico y los fármacos, como la digital, provocan, todos ellos, cambios primarios de la onda ST-T. A veces coexisten los cambios primarios y secundarios de la onda T. Por ejemplo, las inversiones de la onda T en las derivaciones precordiales derechas con bloqueo de rama izquierda o en las derivaciones precordiales izquierdas con bloqueo de rama derecha constituyen importantes indicadores de isquemia subyacente o de otras alteraciones.
Los bloqueos parciales (“hemibloqueos”) de la rama izquierda (bloqueo fascicular izquierdo anterior o posterior) no suelen prolongar de forma notable el intervalo QRS, pero se acompañan de desviación del eje en el plano frontal (a la izquierda o a la derecha, respectivamente). A veces, se observa una combinación más compleja de bloqueos fasciculares y de rama que afectan a las dos ramas, derecha e izquierda. Los ejemplos de bloqueo bifascicular comprenden el bloqueo de rama derecha vinculado con hemibloqueo posterior, el bloqueo de rama derecha relacionado con hemibloqueo anterior y el bloqueo completo de la rama izquierda. El bloqueo bifascicular crónico de una persona asintomática tiene poco riesgo de avanzar hacia un bloqueo AV intenso. En cambio, un bloqueo bifascicular reciente en un paciente con infarto agudo de la cara anterior del miocardio tiene un riesgo grande de evolucionar a bloqueo cardíaco completo. La alternancia de bloqueo de rama izquierda y derecha constituye un signo de enfermedad trifascicular. Sin embargo, la presencia de un intervalo PR prolongado y de bloqueo bifascicular no indica necesariamente una afección trifascicular, puesto que esta combinación puede producirse en las enfermedades del nódulo AV con bloqueo bifascicular. Los retrasos en la conducción intraventricular también se deben a factores extrínsecos (tóxicos) que demoran la conducción ventricular, especialmente la hiperpotasiemia o ciertos fármacos (antiarrítmicos de tipo 1, antidepresivos tricíclicos, fenotiazinas).
La prolongación de la duración del complejo QRS no implica siempre un retraso de la conducción, sino que a veces obedece a la preexcitación de los ventrículos por una vía anómala, como sucede con el síndrome de Wolff-Parkinson-White (WPW) y sus variaciones. La tríada diagnóstica del síndrome WPW consiste en un ensanchamiento del complejo QRS acompañado de un intervalo PR relativamente corto y a la difuminación de la porción inicial del QRS (onda delta): esta última es consecuencia de la activación aberrante del miocardio ventricular. La presencia de la vía anómala predispone a las taquiarritmias supraventriculares por reentrada.





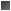












February 9th, 2010 at 3:51 pm
Muy didáctico
April 17th, 2010 at 3:34 pm
Buenas tardes
La explicación que hacen sobre diferentes temas, entre ellos la patología “cardio pulmonar”, es excelente artículo, yo tengo hipertrofia y dilatación severa del ventrículo derecho, hipertensión pulmonar severa, me ordenaron cirugía, me gustaría saber más al respecto antes de entrar a cirugía para estar más segura y tranquila.
Que Dios y la Virgen los bendiga.
Elsa Ortiz G.
August 8th, 2010 at 12:21 am
hola, primero gracias por proporcionarnos este espacio, la situación es que hicieron un electro y dió como resultado ritmo sinsual y bloqueo incompleto de rama izquierda del haz de hiz, estoy muy preocupada ya que no sé que consecuencias negativas pueda tener y porqué se me dio, soy deportista, no fumo ni ingiero bebidas alcholicas, trato de ser sana, pero el dr no me explicó el porque solo me mando una aspirina pediatrica al día y omega 3 al día por un tiempo de 3 meses, solicito su valiosa ayuda.
Muchas gracias de corazón.
February 18th, 2011 at 9:25 pm
Me gustaría saber las consecuencias de la dilatación de la aurícula izquierda y posibles tratamientos.
Tengo 36 años y soy hipertensa
Esperando contar con su información:
Heidy Durán
August 22nd, 2011 at 6:49 pm
cierto dia quiso paralizarme la pierna derecha acudi al medico PARALELAMENTE TENIA HIPERTENSION ARTERIAL PERO EL DIAGNOSTIGO ERA HIPERTROFIA VENTRICULAR IZQUIERDA TOME MEDICINA RECETADA Y DOS AÑOS YA NO BOY AL MEDICO CIERTAS PUNZADAS AL CORAZON TENGO SEGUIDO DE LEVE CANSANCIO PREGUNTA QUE CAMINO ME RECOMIENDAN