Conceptos de farmacocinetica (1)
-
Conceptos de farmacocinetica
Difusión acuosa
Es el paso de las substancias a través de los poros de las membranas celulares y deben tener un peso molecular menor de 100 a 150. Tambien es el paso de los medicamentos a través de los espacios intercelulares (capilares), por donde llegan a pasar substancias de peso molecular de menos de 20.000.
Difusión lipídica
Es el paso de las substancias a través de las membranas celulares (lipoproteicas), el fár- maco debe disolverse en los lípidos de la membrana, afectando el gradiente de concentración. Las moléculas son más liposolubles en la membrana celular cuando no estan ionizadas y difunden facilmente, más hidrosolubles cuando estan ionizadas y no difunden. El pH del medio determina el grado de ionización y de difusión lipídica.
Difusión fácilitada
Para ingresar un fármaco debe ser transportado por acarreadores especiales en la membrana celular, los mecanismos de difusión por transportadores puede ser saturable e inhibida.
Transporte activo
Se realiza para el traslado de una substancia de menor concentración hacia el lugar de mayor concentración y gastando energía, esto no sucede generalmente con los fármacos.
Pinocitosis (Endocitosis / exocitosis)
La endocitosis se produce cuando un fármaco es de muy alto peso molecular (mayor de 1.000) debe ser atrapado, englobado por movimientos ameboideos de la membrana celular y transportalo al interior de la célula, liberándose por desintegración de la membrana de la vesícula formada. La exocitosis es el proceso contrario a la endocitosis y sirve para secretar substancias celulares hacia su exterior.
Areas de absorción (superficie absorción)
Aunque la cantidad del fármaco administrada determinará la concentración del fármaco en el lugar por donde fué colocado, es importante tomar en cuenta la superficie del área con la que entrará en contacto el fármaco, para mejorar su absorción.
Gradiente de concentración
La velocidad con que se absorbe un fármaco esta determinada por la concentración del fármaco en ambos lados de la membrana y la rapidez de circulación sanguinea por la zona.
Diferentes vías enterales de administración de los medicamentos, sus ventajas y desventajas.
Oral o bucal
Lugar.- Cuando el medicamento ingresa por via oral y pasa al tubo digestivo para su ab- sorción.
Ventajas.- Preferida por el paciente, segura, de fácil aplicación y económica.
Desventajas.- Existen caprichos de absorción, expuesta a la acción de ácidos del estoma- go, expuesta al efecto de primer paso, irrita las mucosas, su absorción es relativamente lenta.
Sublingual
Lugar.- Se deposita el medicamento por debajo de la lengua, no necesita ser deglutido. Ventajas.- Su absorción es rápida debido a su importante vascularización, no pasa a través del estómago ni del hígado, evitando el efecto de primer paso.
Desventajas.- Produce ulceraciones en la mucosa, pocas drogas se absorben por esta vía, solo las muy liposolubles.
Rectal
Lugar.- Se introduce el medicamento por via anal y se absorbe en la mucosa rectal.
Ventajas.- Su absorción es rápida por importante vascularización, pasan a la circulación general por el plexo hemorroidal inferior, generalmente no realizan efecto de primer paso, se puede administrar a paciente inconciente. De utilidad para los niños.
Desventajas.- Es una via no púdica y no muy aceptada por los pacientes adultos.
Colónica
Lugar.- Aunque el medicamento se lo introduce por vía anal, pasa a la mucosa colónica para producir su acción, sufre el efecto de primer paso.
Ventajas.- Se la usa generalmente para la colocación de enemas evacuantes y contrastes para estudios diagnósticos.
Desventaja.- Necesita equipo para su colocación, es una vía no púdica y no muy aceptada por los pacientes.
Diferentes vías parenterales de administración de los medicamentos, sus ventajas y desventajas.
Intradérmica
Lugar.- Se introduce el medicamento por debajo de la piel.
Ventaja.- Al ser su absorción lenta hace posible una duración del efecto prolongado, se la usa en general para la administración de vacunas.
Desventaja.- Puede producir lesiones cicatriciales en la piel.
Subcutánea
Lugar.- Se introduce el medicamento en el tejido celular subcutaneo.
Ventajas.- Absorción lenta y prolongada, debido a la escasa irrigación.
Desventajas.- Es una vía dolorosa, puede producir necrosis, abscesos y escaras, no se pueden administrar grandes cantidades de medicamento.
Intramuscular
Lugar.- Se coloca el medicamento en el tejido muscular especialmente deltoides y gluteos. Ventajas.- Su absorción es rápida debido a su importante vascularización, es menos do- lorosa, pudiendo administrarse substancias algo irritantes.
Desventajas.- Puede producir necrosis, abscesos, escaras e impotencia funcional por lesión de nervios.
Intravenosa
Lugar.- Se coloca el medicamento directamente en el torrente sanguineo, se usan las venas de los miembros superiores, subclavías y craneanas.
Ventajas.- No necesita absorberse, su acción es inmediata, se pueden administrar sales irritantes, es una vía de uso continuo (venoclisis), es fácil controlar la dosis.
Desventajas.- Necesita una técnica especializada para su administración, no se puede re- cuperar el fármaco, existe mayor posibilidad de introducir infección, reacción alérgica e hística grave.
Intraarterial
Lugar.- Se coloca el medicamento directamente en un vaso arterial.
Ventaja.- Opacificar el trayecto vascular y visualizar sus anormalidades, o alcanzar altas concentraciones de los medicamentos en un órgano o lugar específico en forma continua o intermitente como antibióticos o citostáticos, se lo hace generalmente a través de bombas de inyección.
Desventaja.- Puede producir septicemia por infección generalizada.
Intratecal
Lugar.- Se coloca el medicamento directamente en contacto con el líquido cefaloraquideo. Ventaja.- Sirve para colocar generalmente los antibióticos, substancias de contraste y así entren en contacto directo con el SNC y las meninges evitando la barrera hematoencefálica.
Desventaja.- Puede producir meningitis.
Intraarticular
Lugar.- Se coloca el medicamento en el espacio articular.
Ventaja.- Sirve para colocar los antibióticos, antiinflamatorios, analgésicos en contacto directo con las paredes y tejido articular.
Desventaja.- Puede producir artritis séptica y hematomas
Características de la administración de los medicamentos por la vías: respiratoria, transdérmica y tópica, sus ventajas y desventajas.
Inhalatoria
Lugar.- Se introduce por fosas nasales o bucal por medio de inspiración forzada hacia el arbol respiratorio.
Ventajas.- Su absorción es rápida debido a su importante vascularización, su gran su- perficie de absorción, no pasa a través del estómago ni el hígado.
Desventajas.- Se necesitan nebulizadores o aerosoles para su administración, es difícil su dosificación.
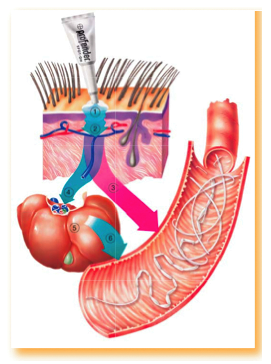
Transdérmica
Lugar.- Se coloca el medicamento en la superficie de la piel y se absorbe a través de ella para producir un efecto farmacológico generalizado (sistémico).
Ventaja.- Cómoda y fácil de usar, su absorción es generalmente lenta, la duración de su efecto prolongado.
Desventaja.- A veces puede producir irritación de la piel.
Tópica
Lugar.- Se coloca el medicamento en el lugar de la lesión, ya sea en la piel o mucosa. Ventajas.- Sirve para el tratamiento en forma directa de las superficies corporales o mucosas.
Desventajas.- Se absorben muy poco y lentamente, pueden producir sensibilización, para una mejor absorción debe eliminarse la queratina de la piel.
Diferencias de las vías de administración: enterales, parenterales y tópicas indicando sus características.
La vía enteral: Es cuando un fármaco ingresa por vía digestiva que puede ser bucal, su- blingual, rectal y colónica.
La vía paraenteral: Es cuando el fármaco se introduce al organismo por vías en que se necesita colocar el medicamento la circulación general o contacto directo con el lugar en que debe actuar, pudiendo producir una acción sistémica o local.
La vía tópica: Es cuando se coloca el medicamento en contacto directo con el lugar en que debe actuar, pero a nivel de la superficie corporal o mucosas produciendo su efecto en forma local, con las substancias muy liposolubles su acción suele ser sistémica.
Condiciones para que se realize la distribución y redistribución de los fármacos en el organismo.
Para que un fármaco pase a los diferentes compartimientos corporales y actue en el lugar donde se lo necesita (órgano blanco), debe estar disuelto y no unido a las superficies celulares ni a las macromoléculas (receptores). Tambien puede ser de pequeño peso molecular y no estar ionizado, además la zona debe tener un flujo sanguineo adecuado para que los órganos blanco puedan recibir mayor cantidad de fármaco. Por lo tanto las condiciones para la distribución son:
Unión a proteinas plasmáticas (Sitios de unión inertes)
La mayoría de los fármacos pueden unirse dentro y fuera del compartimiento vascular a la albúmina y a otras proteinas plasmáticas no receptoras, a estos sitios de unión (fijación) se los llama inertes, para diferenciarlos de la unión a los receptores. La unión con la albúmina influye en la distribución del fármaco dentro del organismo y determina que cantidad de fármaco queda libre en la circulación para poder actuar.
Tamaño molecular
El tamaño molecular determina el peso molecular del fármaco, si este es bajo atravieza las membranas por filtración, si es mediano o alto y poco liposoluble por transporte activo, si es muy alto no llega atravesar las membranas quedándose generalmente en el torrente sanguineo, como el caso del fármaco unido a la albúmina.
Liposolubilidad
La liposolubilidad esta dada por el grado de ionización de un fármaco, las moléculas más liposolubles no estan ionizadas y difunden fácilmente a través de las membranas. Las moléculas hidrosolubles estan ionizadas haciéndose más polares y no difundiendo a través de las membranas. El pH del medio determina el grado de ionización de las moléculas. La gran mayoría de los fármacos son ácidos y bases débiles, difunden más facilmente.
Flujo sanguineo
El flujo sanguineo determina la velocidad con que las moléculas de un medicamento son distribuidas a un tejido específico y la eficacia con que se mantiene la gradiente de concentración entre la sangre y el tejido. Por lo tanto, la concentración alcanza un rápido equilibrio entre la sangre y los órganos si tienen un flujo sanguineo elevado.
Solubilidad tisular
Cuando un fármaco se une a las células de los órganos puede alcanzar importantes con- centraciones, pero si el órgano es muy grande no llegará a tener concentraciones muy altas.
Capacidad de atravesar membranas
Esta dada por el tamaño molecular y la liposolubilidad de los fármacos y es inver- samente proporcional a su tamaño molecular y directamente proporcional a su liposolubilidad.
Que factores son los necesarios para la terminación de un efecto farmacológico.
La desaparición de un efecto farmacológico depende de la biotransformación y excreción de un fármaco (depuración), se produce cuando su concentración en la circulación generalmente baja en más del 50%.
Características de la biotransformación de los fármacos.
Un fármaco puede ingresar activo o inactivo al organismo, al biotransformarse puede: au- mentar, disminuir, terminar o cambiar sus efectos farmacológicos (benéficos o tóxicos).
Características de la excreción de los fármacos por las diferentes vías.
Renal
Es la vía más importante de excreción. Los fármacos se eliminan del organismo por dos mecanismos renales: La filtración glomerular que depende de la presión sanguinea. La secreción tubular se produce por mecanismos de transporte activo. La reabsorción tubular no es un mecanismo de excreción porque evita que se eliminen las substancias de alto grado de liposolubilidad y depende del pH del medio urinario. Los ácidos débiles son excretados más rápidamente en una orina alcalina y las bases débiles en una orina ácida.
Hepática
Es la vía más importante de biotransformación. Los fármacos o sus metabolitos, luego de la biotransformarse, son secretados hacia la bilis, de allí hacia el intestino, la parte no ionizada vuelve a absorberse, conformándose la circulación enterohepática. Los fármacos excretados o sus metabolitos pueden ser detectados en las heces.
Digestiva
La luz gástrica e intestinal secretan algunos medicamentos en forma activa, los que son reabsorbidos o excretados de acuerdo a los cambios de pH (polaridad). Los fármacos excretados o sus metabolitos pueden ser detectados en las heces.
Pulmonar
Es la vía más importante de excreción de los gases y líquidos volátiles por medio de la perspiración.
Vías menores (Sudor, saliva, leche)
Por estas vías se eliminan pocos fármacos. La eliminación por la leche puede producir problemas en los lactantes. La eliminación por la saliva afecta el sabor.
Concepto de sitios inertes de fijación y sus consecuencias.
Los sitios inertes de fijación, son aquellos que aunque un fármaco se una a algún sitio celular o substancia, no produce una acción farmacológica, sin embargo los fármacos pueden competir por estos sitios inertes, aumentando la biodisponibilidad del fármaco desplazado, pudiendo producir mayor toxicidad.
Un fármaco luego que alcanza el máximo de su concentración y produce su acción farmacoló- gica, esta va decayendo en función del tiempo, debido a los procesos de biotransformación y excreción (depuración) formando una curva Gauss característica.
Concepto de biodisponibilidad.
Es la cantidad de fármaco inalterado, que al estar libre o disponible y ocupar un receptor, pro- duce una acción farmacológica sobre una célula u órgano blanco. Por lo general existe relación entre la biodisponibilidad, el grado de absorción, la concentración del fármaco no unido en la circulación general, su concentración en el sitio de acción y la intensidad de la respuesta farmacológica.
Que establece el volumen de distribución?
Establece una relación entre la cantidad de fármaco que hay en el organismo y la concen- tración (C) del mismo en la sangre o en el plasma. Los fármacos con volúmenes de distribución muy altos, se concentran mejor en el tejido extravascular que en el vascular o sea no se distribuyen homogeneamente.
Cantidad de líquido corporal que hay en los diferentes compartimientos de un adulto normal.
La cantidad de líquido corporal en los compartimientos que hay que tomar en cuenta en un adulto normal de 70 kgrs. son:
Volumen sanguineo de 5.5 litros
Volumen plasmático de 3 litros
Volumen del líquido extracelular de 12 litros
Volumen del líquido corporal total de 42 litrosQue variables alteran el volumen de distribución de los fármacos?
Los volúmenes de distribución de un fármaco no representan el volumen real del fármaco y pueden cambiar por diversas variables como la edad, sexo, tipo de enfermedad, pKa, afinidad a proteínas plasmáticas o tisulares, coeficiente de separación de los tejidos grasos, etc.
Factores influyen sobre el proceso de depuración.
La velocidad de eliminación
Esta dada por el flujo sanguineo que entra y sale del órgano y es directamente proporcional la concentración del fármaco en la sangre arterial.
La velocidad de dosificación
Esta dada por velocidad con que ingresa un fármaco a la circulación, será generalmente igual a la velocidad de depuración, porque cuando la velocidad de dosificación es mayor a la de depuración, existe acumulación o saturación, por lo tanto toxicidad. La mayoría de las vías de eliminación pueden saturarse.
Vías de excreción de los medicamentos.
Renal, hepática, pulmonar, intestinal. La vía mamaria, salival, sudoración son vías menores.
Concepto de vida media y su fórmula de cálculo.
Es el tiempo que transcurre desde que un fármaco se ha distribuido (volumen de distribución), hasta haber perdido un 50% de su concentración estable en sangre, es decir que debido a los mecanismos de depuración, disminuya en un 50% del organismo. La duración del medicamento en el cuerpo dependerá tanto del volumen de distribución como de la velocidad de depuración. Se calcula como t 1/2 = 0.7 Vd/D
Concepto de porcentaje de extracción.
Es la cantidad porcentual de un fármaco que es removida de la sangre a través de su paso por un órgano.
Como influyen las enfermedades sobre los procesos farmacocinéticos.
Las enfermedades pueden modificar cualquier variable farmacocinética (orgánica), por lo tanto es muy importante tomar encuentra este hecho en el momento de dosificar a un paciente.
Relación entre la dosificación y la acumulación de un fármaco.
Siempre que se repiten las dosis de un fármaco, éste se acumula, esto significa que si el intervalo de dosificación es menor a cuatro vidas medias, la acumulación será detectable. La acumulación es inversamente proporcional a la fracción de la dosis que se pierde en cada intervalo de dosificación (rata de eliminación).
Que determina los procesos farmacocinéticos.
Determinan con qué rapidez, a que concentración y durante cuanto tiempo permanecerá un fármaco en el órgano blanco, produciendo su acción farmacológica.
Diferencias entre los conceptos de dosis que se utilizan en la terminología médica.
1. Dosis
Es la cantidad de fármaco que introducimos a un organismo con el objeto de producir un efecto farmacológico.
2. Dosis de mantenimiento / sostén
Es la cantidad de medicamento necesaria para mantener un efecto terapéutico.
3. Dosis de carga / ataque
Es la cantidad de fármaco necesaria para producir un efecto terapéutico, llegando a con- centraciones terapéuticas en sangre en la forma más rápida posible.
4. Dosis terapéutica
Es la cantidad de fármaco necesaria para producir un efecto terapéutico deseado en un individuo determinado.
5. Dosis tóxica
Es la cantidad de fármaco necesaria para producir un efecto tóxico.
6. Dosis letal
Es la cantidad de fármaco necesaria para producir como efecto la muerte.
7. Dosis usual
Es la cantidad de fármaco necesaria para producir un efecto farmacológico en el 80 % de una población y es la aconsejada por la empresa farmaceútica que la produce.
8. Dosis de acuerdo al peso
Cuando se calcula la dosis de acuerdo al peso del paciente para lo que se utiliza la fórmula. Dosis = Peso del paciente/70 kgrs. x dosis usual
9. Dosis de acuerdo edad
Cuando se calcula la dosis de acuerdo a la edad del paciente para lo que se utiliza la fór- mula. Dosis = Edad del paciente/20 años x dosis usual (para jóvenes) Dosis = Edad del niño en meses/120 meses x dosis usual
10. Dosis de acuerdo a superficie corporal
Cuando se calcula la dosis de acuerdo a la superficie corporal del paciente para lo que se utiliza la fórmula. Dosis = Superficie corporal del paciente / 1.3 m2 x dosis usual.
11. Dosis de acuerdo al sexo
En general para el sexo femenino se debe dosificar el 75 % de la dosis usual del varón.
12. Dosis mínima
Es la cantidad mínima necesaria para producir un efecto farmacológico.
13. Dosis máxima
Es la cantidad máxima con la que se produce un efecto farmacológico, pero no aparecen los efectos tóxicos.
14. Dosis simple
Es la colocación de un medicamento en una dosis única, produciendo el efecto farmacológico deseado.
15. Dosis continua
Es la colocación de un medicamento a través de infusiones de manera que va in- gresando en forma continua al organismo, manteniendo el efecto terapéutico.
16. Dosis intermitente
Es la colocación de un medicamento a través de fracciones de dosis que van ingresando en forma intermitente al organismo, para mantener niveles terapéuticos.



















Comentarios